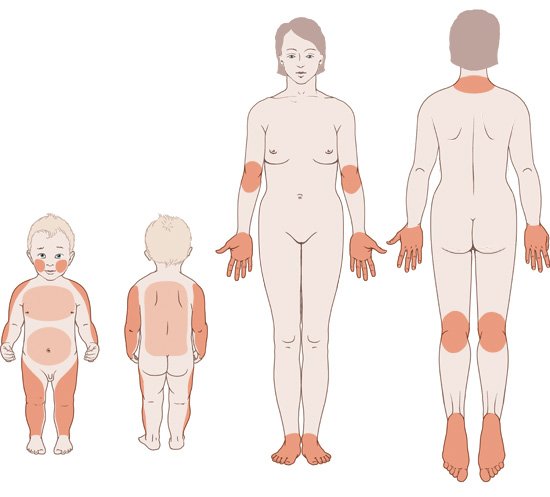
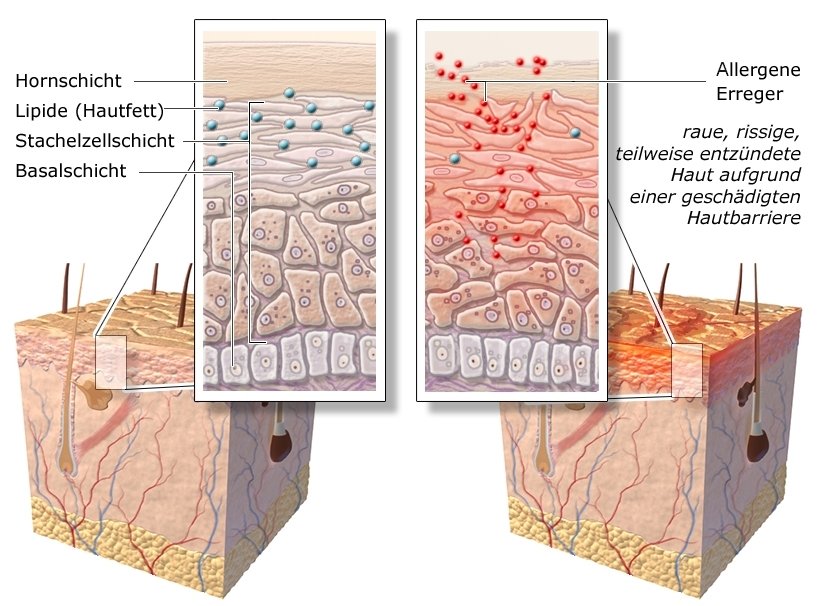
Oft wird unterschätzt, wie sehr eine Neurodermitis das Leben erschweren kann – für die Betroffenen, aber auch für ihr Umfeld, zum Beispiel Eltern eines Kindes mit Neurodermitis. Mit den Herausforderungen im Alltag umzugehen und die richtige Behandlung zu finden, erfordert Geduld. Dennoch gelingt es vielen Menschen, die Neurodermitis gut in den Griff zu bekommen.
Für Babys und Kinder kann Neurodermitis eine große Belastung sein – besonders, wenn sie noch so klein sind, dass sie nicht verstehen, was mit ihnen los ist. An manchen Tagen ist der Alltag für Kind und Eltern nur schwer zu meistern. Doch auf Phasen mit starken Beschwerden folgen meist auch wieder leichtere. Und die Chancen stehen gut, dass die Neurodermitis im Laufe des Heranwachsens ganz von selbst besser wird oder sogar völlig verschwindet.
Besonders quälend ist für die meisten Betroffenen der Juckreiz. Kratzen ist eine natürliche Reaktion, kann aber Komplikationen begünstigen und den Juckreiz verstärken. Babys und kleine Kinder lassen sich aber kaum vom Kratzen abhalten. Jugendliche und Erwachsene mit Neurodermitis wissen zwar, dass sie sich besser zurückhalten sollten, da sich oberflächliche Kratzwunden entzünden können – dies ist aber leichter gesagt als getan. Man braucht also nicht jedes Mal ein schlechtes Gewissen zu haben, wenn man sich doch einmal kratzt. Bei Kindern kann es hilfreich sein, die Nägel kurz zu schneiden.
Eltern eines Kindes mit Neurodermitis können sich von Zeit zu Zeit überfordert und ratlos fühlen. Die Sorge um das Kind, die Hautpflege, die vielen Arztbesuche und schlaflosen Nächte können eine große Belastung sein. Um Eltern, Kinder und Jugendliche zu unterstützen, wurden spezielle Neurodermitis-Schulungen entwickelt. Sie informieren über Möglichkeiten zur Behandlung und zum Vermeiden von Reizstoffen. Außerdem werden Tipps zum Umgang mit der Erkrankung im Alltag gegeben. Die Schulungen umfassen sechs wöchentliche Termine im Umfang von zwei Stunden und werden von vielen Krankenkassen bezahlt. Bei starker Neurodermitis kann auch eine ambulante oder stationäre Rehabilitation infrage kommen.
Für viele Kinder und Eltern ist es bedrückend, wie andere Menschen auf die Krankheit reagieren. Manche sind mit dem Krankheitsbild nicht vertraut, sodass schnell Missverständnisse entstehen können: zum Beispiel, dass es sich um eine ansteckende Krankheit handelt oder dass sich die Eltern nicht richtig um ihr Kind kümmern. Um dem vorzubeugen, kann es hilfreich sein, mögliche Missverständnisse und Vorurteile anzusprechen und anderen die Erkrankung und ihre Folgen zu erklären. Selbsthilfegruppen sind eine Möglichkeit, Erfahrungen mit anderen Eltern auszutauschen, denen es ähnlich geht.