Einleitung

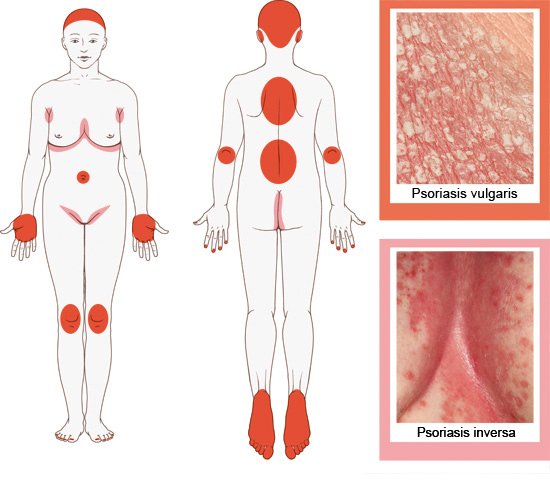
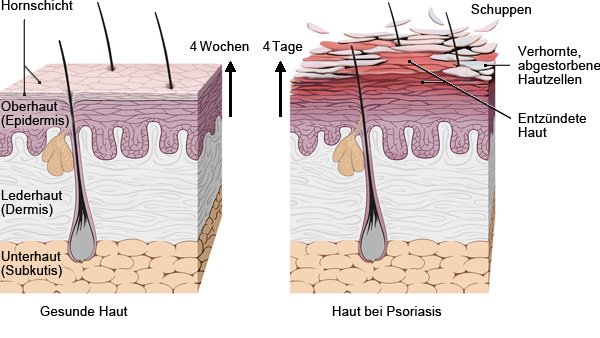
Die Schuppenflechte (Psoriasis) ist eine entzündliche, nicht ansteckende Erkrankung. Sie macht sich vor allem durch rötliche, schuppende Hautveränderungen bemerkbar, die jucken können.
Die chronische Erkrankung verläuft typischerweise in Schüben mit mal stärkeren, mal leichteren oder gar keinen Hautproblemen. Es gibt verschiedene wirksame Behandlungen, heilbar ist eine Schuppenflechte aber nicht.
Eine Psoriasis kann ganz unterschiedlich ausgeprägt sein. Für manche Menschen ist die Erkrankung in erster Linie lästig, sie kommen aber ganz gut damit zurecht. Andere fühlen sich in ihrer Lebensqualität stark beeinträchtigt. Die Behandlung und Hautpflege können viel Zeit erfordern. Zudem kann die auffällige, gerötete und schuppige Haut psychisch sehr belastend sein – vor allem wenn die Veränderungen an sichtbaren Körperstellen auftreten.
Eine Schuppenflechte wird durch Entzündungen verursacht. Manchmal können sich neben der Haut auch andere Teile des Körpers entzünden, zum Beispiel Gelenke oder Nägel.