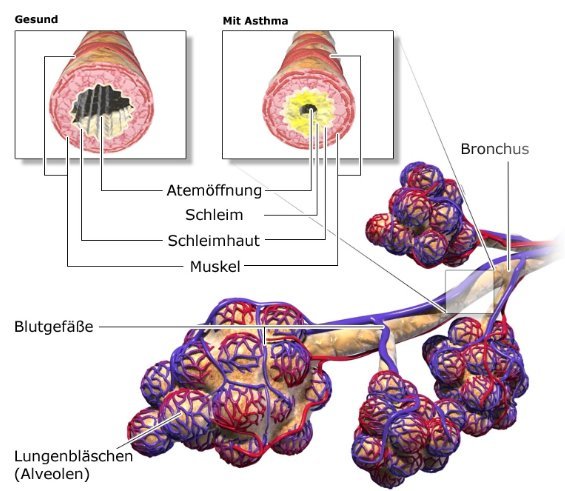
Welches das erste Behandlungsziel ist, hängt von den eigenen Bedürfnissen ab. Meist geht es zunächst darum, die Häufigkeit und Stärke der Beschwerden so gering wie möglich zu halten. Darüber hinaus soll eine Asthma-Behandlung helfen, den Alltag möglichst normal zu gestalten. Es ist wichtig zu wissen, dass die medikamentöse Therapie nur wenige Nebenwirkungen mit sich bringt. Das gilt auch für schwangere Frauen mit Asthma. Die Ärztin oder der Arzt berät, welche Medikamente infrage kommen.
Zur Asthma-Behandlung werden zwei Hauptgruppen von Medikamenten eingesetzt:
- schnell wirksame Bedarfsmedikamente ( Reliever) und
- lang wirksame Dauermedikamente (Controller).
Bedarfsmedikamente können bei leichtem Asthma ausreichen: So nehmen manche Menschen mit Asthma nur dann Medikamente ein, wenn sie Beschwerden haben.
Ein stärkeres Asthma lässt sich aber meist nur mit Dauermedikamenten kontrollieren. Sie beruhigen unter anderem die ständig entzündeten Atemwege und beugen dadurch Asthma-Anfällen vor. Üblicherweise werden sie regelmäßig jeden Tag angewendet. Die Behandlung richtet sich immer nach der Stärke der Beschwerden. Nur eine konsequente Anwendung der Medikamente kann ausreichend vor Asthma-Anfällen schützen.
Zudem kann es helfen, den Kontakt zu Asthma-Auslösern so gut es geht zu vermeiden. Das ist im Alltag aber nicht leicht, manchmal auch unmöglich. Es kann zwar helfen herauszufinden, ob man zum Beispiel auf Tiere, Hausstaub oder kalte Luft empfindlich reagiert. Das Vermeiden von Auslösern schützt allerdings nicht immer und überall vor Beschwerden. Die meisten Menschen mit Asthma müssen sich aber weniger Gedanken um Auslöser machen, wenn sie ihre Medikamente richtig anwenden.
Sport und Bewegung sowie bestimmte Atemtechniken können ebenfalls helfen, die Beschwerden unter Kontrolle zu halten. Medikamente lassen sich dadurch zwar meist nicht ersetzen, aber sinnvoll ergänzen. Welche Behandlungen geeignet sind, um die eigenen Ziele zu erreichen, bespricht man am besten mit der Ärztin oder dem Arzt.
Es kann zudem sinnvoll sein, sich gegen Grippe oder Pneumokokken impfen zu lassen.