Wie wird ein Reizmagen festgestellt?
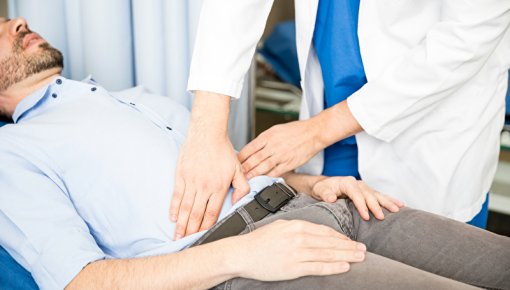
Um einen Reizmagen festzustellen, müssen zunächst andere Erkrankungen ausgeschlossen werden. Dazu finden als erstes ein ausführliches ärztliches Gespräch und eine körperliche Untersuchung statt. Meist schließen sich weitere Untersuchungen wie ein Blut- und Stuhltest an.
Ein Reizmagen kann verschiedene Verdauungsbeschwerden wie Oberbauchschmerzen oder Völlegefühl verursachen. Da Verdauungsprobleme auch organische Gründe haben können, müssen diese zunächst ausgeschlossen werden. Wenn sich keine organischen Ursachen finden, ist die „funktionelle“ Störung Reizmagen die wahrscheinlichste Erklärung für die Beschwerden. Bei diesem Vorgehen – einem sogenannten Ausschlussverfahren – kann es einige Zeit dauern, bis die Diagnose Reizmagen gestellt wird.
Etwa die Hälfte der Magenbeschwerden wird bei Erwachsenen durch andere Ursachen wie Entzündungen oder Medikamente ausgelöst oder verstärkt. Deshalb ist es wichtig, diese Ursachen zuerst abzuklären. Die Beschwerden können dann durch eine gezielte Behandlung oder eine Umstellung der Medikamente gelindert werden.
