Aruljothy A, Singh S, Narula N et al. Systematic review with meta-analysis: Medical therapies for treatment of ulcerative proctitis. Aliment Pharmacol Ther 2023; 58(8): 740-762.
Barberio B, Gracie DJ, Black CJ et al. Network Meta-Analysis: Efficacy of Biological Therapies and Small Molecules as Maintenance Therapy in Ulcerative Colitis. Aliment Pharmacol Ther 2025; 62(1): 4-21.
Chai R, Li X, Shen W et al. Efficacy and safety of upadacitinib for patients with immune-mediated inflammatory diseases: a systematic review and meta-analysis. Front Immunol 2025; 16: 1586792.
Chen X, Si G, Li Y et al. Efficacy and safety of mirikizumab in the treatment of inflammatory bowel disease: A meta-analysis. Medicine (Baltimore) 2025; 104(17): e42123.
Deutsche Gesellschaft für Ernährungsmedizin (DGEM). S3-Leitlinie Klinische Ernährung bei chronisch-entzündlichen Darmerkrankungen. AWMF-Registernr.: 073-027. 2024.
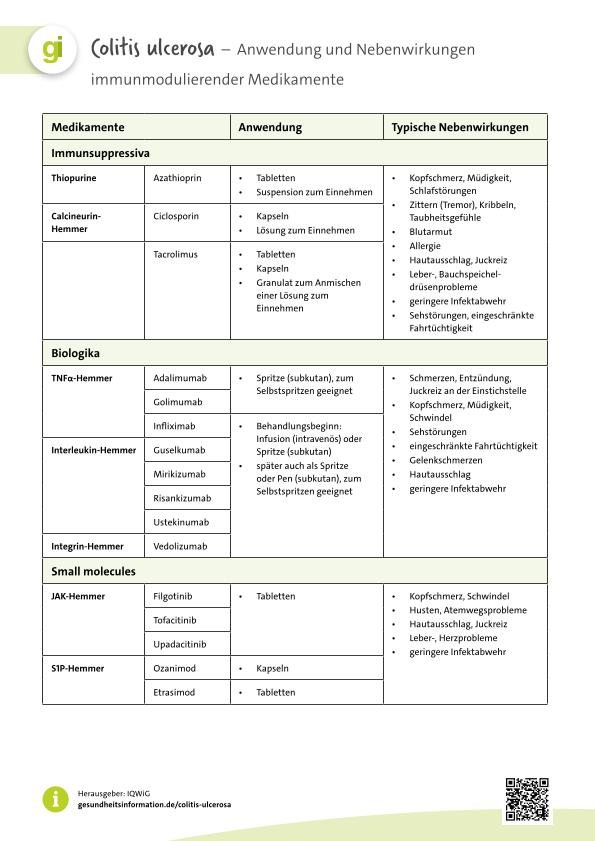
Deutsche Gesellschaft für Gastroenterologie, Verdauungs- und Stoffwechselkrankheiten (DGVS). S3-Leitlinie Colitis ulcerosa. AWMF-Registernr.: 021-009. 2025.
Deutsche Gesellschaft für Gastroenterologie, Verdauungs- und Stoffwechselkrankheiten (DGVS). S3-Leitlinie Diagnostik und Therapie des Morbus Crohn - Living Guideline. AWMF-Registernr.: 021-004. 2024.
Dibley L, Khoshaba B, Artom M et al. Patient Strategies for Managing the Vicious Cycle of Fatigue, Pain and Urgency in Inflammatory Bowel Disease: Impact, Planning and Support. Dig Dis Sci 2021; 66(10): 3330-3342.
El Hage Chehade N, Ghoneim S, Shah S et al. Efficacy of Fecal Microbiota Transplantation in the Treatment of Active Ulcerative Colitis: A Systematic Review and Meta-Analysis of Double-Blind Randomized Controlled Trials. Inflamm Bowel Dis 2023; 29(5): 808-817.
Gordon M, Sinopoulou V, Akobeng AK et al. Tacrolimus (FK506) for induction of remission in corticosteroid-refractory ulcerative colitis. Cochrane Database Syst Rev 2022; (4): CD007216.
Hasskamp J, Meinhardt C, Patton PH et al. Azathioprine and 6-mercaptopurine for maintenance of remission in ulcerative colitis. Cochrane Database Syst Rev 2025; (2): CD000478.
Imdad A, Pandit NG, Zaman M et al. Fecal transplantation for treatment of inflammatory bowel disease. Cochrane Database Syst Rev 2023; (4): CD012774.
Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen. Tofacitinib (Colitis ulcerosa) – Nutzenbewertung gemäß § 35a SGB V; Dossierbewertung. 2018.
Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen. Vedolizumab (Antibiotika-refraktäre, chronische Pouchitis) – Nutzenbewertung gemäß § 35a SGB V; Dossierbewertung. 2022.
Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG). Etrasimod (Colitis ulcerosa): Dossierbewertung; Auftrag A24-84. 2024.
Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG). Filgotinib (Colitis ulcerosa): Dossierbewertung; Auftrag A21-155. 2022.
Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG). Guselkumab (Colitis ulcerosa): Dossierbewertung; Auftrag A25-74. 2025.
Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG). Mirikizumab (Colitis ulcerosa): Dossierbewertung; Auftrag A23-78. 2023.
Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG). Ozanimod (Colitis ulcerosa): Dossierbewertung; Auftrag A21-146. 2022.
Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG). Risankizumab (Colitis ulcerosa): Dossierbewertung; Auftrag A24-84. 2024.
Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG). Upadacitinib (Colitis ulcerosa): Dossierbewertung; Auftrag A22-91. 2022.
Jones K, Kimble R, Baker K et al. Effects of structured exercise programmes on physiological and psychological outcomes in adults with inflammatory bowel disease (IBD): A systematic review and meta-analysis. PLoS One 2022; 17(12): e0278480.
Limketkai BN, Godoy-Brewer G, Parian AM et al. Dietary Interventions for the Treatment of Inflammatory Bowel Diseases: An Updated Systematic Review and Meta-analysis. Clin Gastroenterol Hepatol 2023; 21(10): 2508-2525.
Limketkai BN, Godoy-Brewer G, Shah ND et al. Prebiotics for Induction and Maintenance of Remission in Inflammatory Bowel Disease: Systematic Review and Meta-Analysis. Inflamm Bowel Dis 2025; 31(5): 1220-1230.
Mademlis C, Katsoula A, Koufakis T et al. Efficacy of Biologic Agents and Small Molecules for Endoscopic Improvement and Mucosal Healing in Patients with Moderate-to-Severe Ulcerative Colitis: Systematic Review and Meta-Analysis. J Clin Med 2025; 14(16): 5789.
Murray A, Nguyen TM, Parker CE et al. Oral 5-aminosalicylic acid for induction of remission in ulcerative colitis. Cochrane Database Syst Rev 2020; (8): CD000543.
Murray A, Nguyen TM, Parker CE et al. Oral 5-aminosalicylic acid for maintenance of remission in ulcerative colitis. Cochrane Database Syst Rev 2020; (8): CD000544.
Naude C, Skvarc D, Knowles S et al. The effectiveness of mindfulness-based interventions in inflammatory bowel disease: A Systematic Review & Meta-Analysis. J Psychosom Res 2023; 169: 111232.
Nowlin S, Manning L, Keefer L et al. Perceptive eating as part of the journey in inflammatory bowel disease: Lessons learned from lived experience. Clin Nutr ESPEN 2021; 41: 299-304.
Oketola B, Akinrolie O, Webber S et al. Physical Activity for Quiescent and Mildly Active Inflammatory Bowel Disease: A Systematic Review and Meta-Analysis. J Can Assoc Gastroenterol 2023; 6(5): 162-171.
Palant A, Himmel W. Are there also negative effects of social support? A qualitative study of patients with inflammatory bowel disease. BMJ Open 2019; 9(1): e022642.
Peng Z, Li D, Wu N et al. Safety and efficacy of curcumin in the treatment of ulcerative colitis: An updated systematic review and meta-analysis of randomized controlled trials. Explore (NY) 2025; 21(1): 103083.
Raine T, Bonovas S, Burisch J et al. ECCO Guidelines on Therapeutics in Ulcerative Colitis: Medical Treatment. J Crohns Colitis 2022; 16(1): 2-17.
Sands BE, Peyrin-Biroulet L, Schreiber S et al. Efficacy and Safety of Infliximab and Vedolizumab Maintenance Therapy in Patients with Crohn's Disease and Ulcerative Colitis: A Systematic Review and Meta-Analysis. J Clin Med 2025; 14(13): 4419.
Schoultz M, Macaden L, Hubbard G. Participants' perspectives on mindfulness-based cognitive therapy for inflammatory bowel disease: a qualitative study nested within a pilot randomised controlled trial. Pilot Feasibility Stud 2016; 2: 3.
Sinopoulou V, Gordon M, Gregory V et al. Prebiotics for induction and maintenance of remission in ulcerative colitis. Cochrane Database Syst Rev 2024; (3): CD015084.
Solitano V, Vuyyuru SK, MacDonald JK et al. Efficacy and Safety of Advanced Oral Small Molecules for Inflammatory Bowel Disease: Systematic Review and Meta-Analysis. J Crohns Colitis 2023; 17(11): 1800-1816.
Spinelli A, Bonovas S, Burisch J et al. ECCO Guidelines on Therapeutics in Ulcerative Colitis: Surgical Treatment. J Crohns Colitis 2022; 16(2): 179-189.
Tiles-Sar N, Neuser J, de Sordi D et al. Psychological interventions for treatment of inflammatory bowel disease. Cochrane Database Syst Rev 2025; (4): CD006913.
Wang S, Sun H, Wang Q et al. Efficacy and safety of IL-23 p19 inhibitors in the treatment for inflammatory bowel disease: a systematic review and meta-analysis. Front Pharmacol 2025; 16: 1490667.
Wang X, Zhou C, Zhang S et al. Additive efficacy and safety of probiotics in the treatment of ulcerative colitis: a systematic review and meta-analysis. Eur J Nutr 2024; 63(5): 1395-1411.
Zhang M, Li M, Ou Y et al. Infliximab for patients with moderate to severely active ulcerative colitis: an updated meta-analysis of randomized controlled trials. BMC Gastroenterol 2025; 25(1): 458.
Zhou S, Wang M, Li W et al. Comparative efficacy and tolerability of probiotic, prebiotic, and synbiotic formulations for adult patients with mild-moderate ulcerative colitis in an adjunctive therapy: A network meta-analysis. Clin Nutr 2024; 43(1): 20-30.
IQWiG-Gesundheitsinformationen sollen helfen, Vor- und Nachteile wichtiger Behandlungsmöglichkeiten und Angebote der Gesundheitsversorgung zu verstehen.
Ob eine der von uns beschriebenen Möglichkeiten im Einzelfall tatsächlich sinnvoll ist, kann im Gespräch mit einer Ärztin oder einem Arzt geklärt werden. Gesundheitsinformation.de kann das Gespräch mit Fachleuten unterstützen, aber nicht ersetzen. Wir bieten keine individuelle Beratung.
Unsere Informationen beruhen auf den Ergebnissen hochwertiger Studien. Sie sind von einem Team aus Medizin, Wissenschaft und Redaktion erstellt und von Expertinnen und Experten außerhalb des IQWiG begutachtet. Wie wir unsere Texte erarbeiten und aktuell halten, beschreiben wir ausführlich in unseren Methoden.