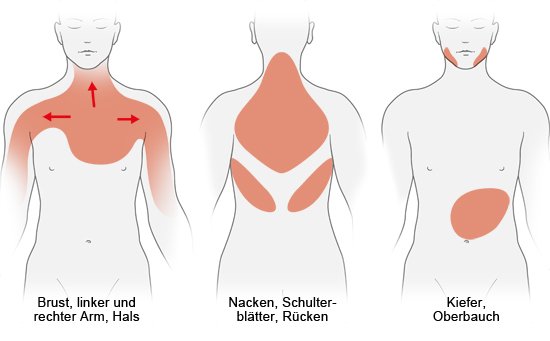
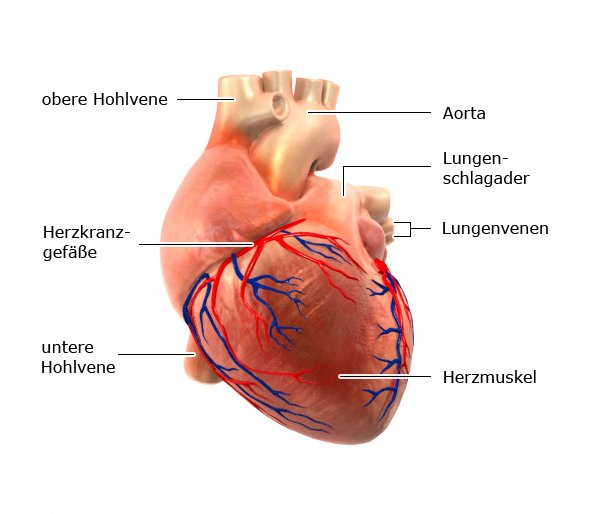
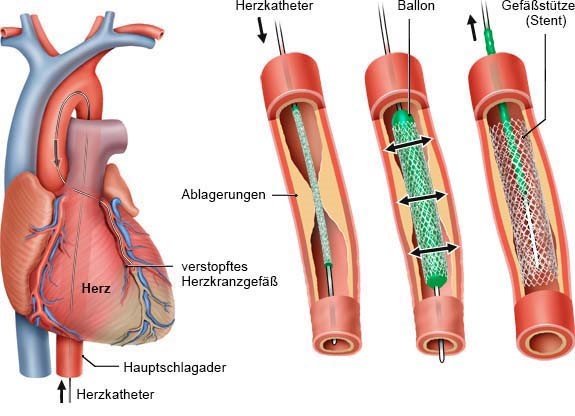
Manche Menschen mit einer koronaren Herzkrankheit haben Schuldgefühle, weil sie glauben, sie hätten nicht genug auf ihre Gesundheit geachtet. Doch neben dem persönlichen Lebensstil spielen auch das Alter, die familiäre Veranlagung und andere kaum beeinflussbare Faktoren eine entscheidende Rolle.
Menschen mit Herzproblemen bekommen viele gut gemeinte Ratschläge und manchmal das Gefühl, ihre gesamte Lebensweise ändern zu müssen. Das ist aber kaum zu schaffen. Hilfreicher ist, sich ein Ziel nach dem anderen zu setzen – zum Beispiel, sich mehr zu bewegen.
Es kann belastend sein, dauerhaft mit der Angst zu leben, dass es zu einem Herzinfarkt kommen könnte. Dieses Risiko wird durch eine ausreichende medikamentöse Behandlung jedoch soweit wie möglich verringert. Wichtig ist es, die Anzeichen für einen Herzinfarkt zu kennen, um bei einem Notfall rechtzeitig Hilfe holen zu können.
Viele Menschen mit KHK fragen sich, ob sie durch Sex einen Herzinfarkt bekommen können. Wie jede größere körperliche Anstrengung erhöht Sex das Infarktrisiko für kurze Zeit etwas, insgesamt bleibt es aber niedrig. Wer regelmäßig leichten Ausdauersport macht, ist möglicherweise weniger anfällig für Herzinfarkte, die durch körperliche Anstrengung ausgelöst werden.
Ein Herzinfarkt ist meist ein einschneidendes Erlebnis. Nicht wenige entwickeln dann depressive Gedanken oder sogar eine behandlungsbedürftige Depression. Die langfristigen Folgen eines Herzinfarkts sind aber oft weniger schwerwiegend, als es in den ersten Wochen nach einem Infarkt erscheint. Wichtig ist deshalb, sich nicht entmutigen zu lassen – sondern zu lernen, wie man das Leben mit der Erkrankung gestalten kann. Eine Depression lässt sich wirksam behandeln. Auch kardiologische Rehabilitationsprogramme bieten teilweise psychologische Unterstützung an.