Vor- und Nachteile von Früherkennungsuntersuchungen

Dieser Text beschreibt ausführlich, welche Vor- und Nachteile Angebote zur Früherkennung und Vorsorge haben können – und warum es wissenschaftliche Studien braucht, um sinnvolle von schädlichen Untersuchungen unterscheiden zu können. Es geht sozusagen um den Beipackzettel zur Früherkennung.
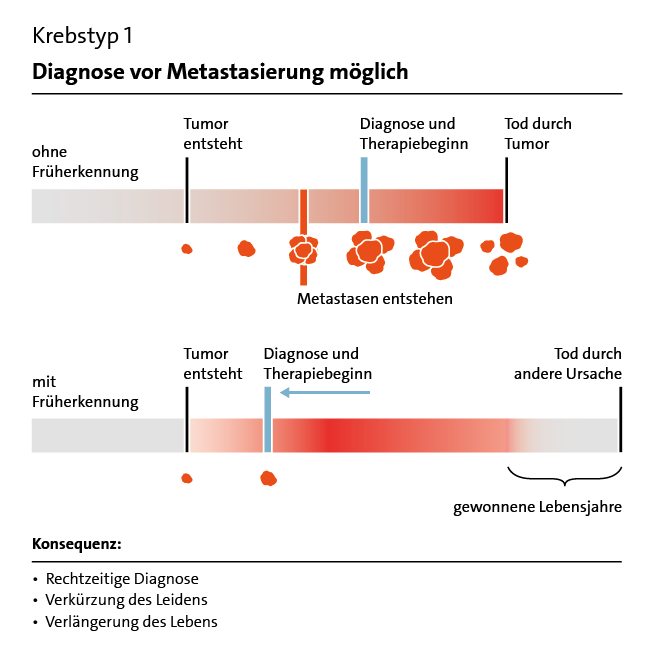
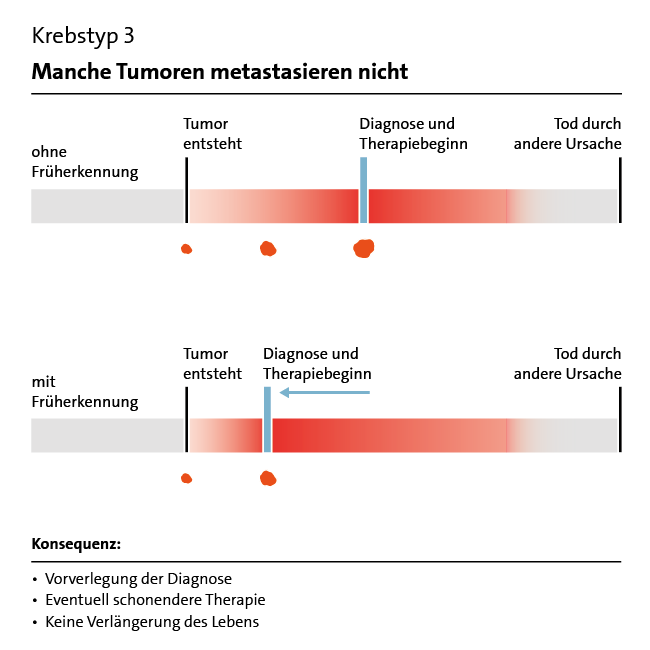
Medizinische Untersuchungen dienen meist dazu, die Ursachen für Beschwerden zu finden. Eine Früherkennungsuntersuchung richtet sich jedoch an Menschen ohne Beschwerden. Sie soll eine Krankheit möglichst früh entdecken, um sie besser behandeln oder sogar heilen zu können – ein auf den ersten Blick sehr überzeugendes Ziel. Bei bestimmten Untersuchungen, zum Beispiel bei der Darmspiegelung, können auch Vorstufen entdeckt und anschließend entfernt werden. Lässt sich dadurch eine Krankheit verhindern, spricht man von Vorsorge.
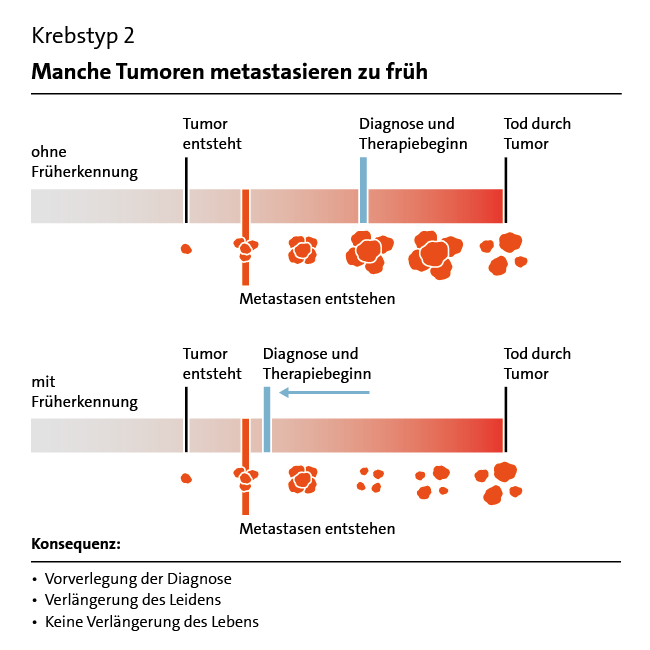
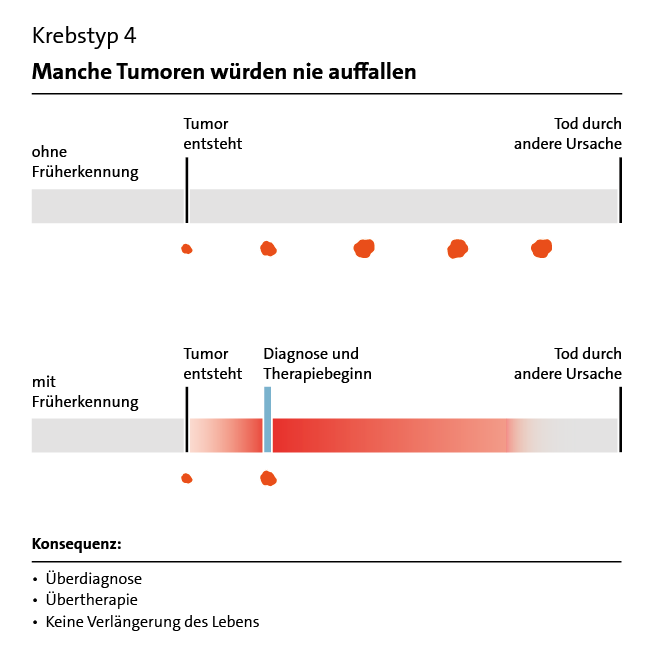
Allerdings ist Früherkennung nicht immer erfolgreich. Ein Beispiel ist die Früherkennung von Eierstockkrebs: Die hierzu oft angebotene Ultraschalluntersuchung verbessert NICHT die Heilungschancen. Bei anderen Erkrankungen wie etwa Prostatakrebs hat die Früherkennung zwar Vorteile, aber auch ernsthafte Nachteile.
Einige einfache Fragen können helfen, sich einen Überblick zu verschaffen, welche Untersuchungen man für sich nutzen will und welche eher nicht. Dieser Text beschreibt ausführlich, welche Vor- und Nachteile Angebote zur Früherkennung und Vorsorge haben können – und warum es wissenschaftliche Studien braucht, um sinnvolle und schädliche Untersuchungen unterscheiden zu können. Es geht sozusagen um den Beipackzettel zur Früherkennung.