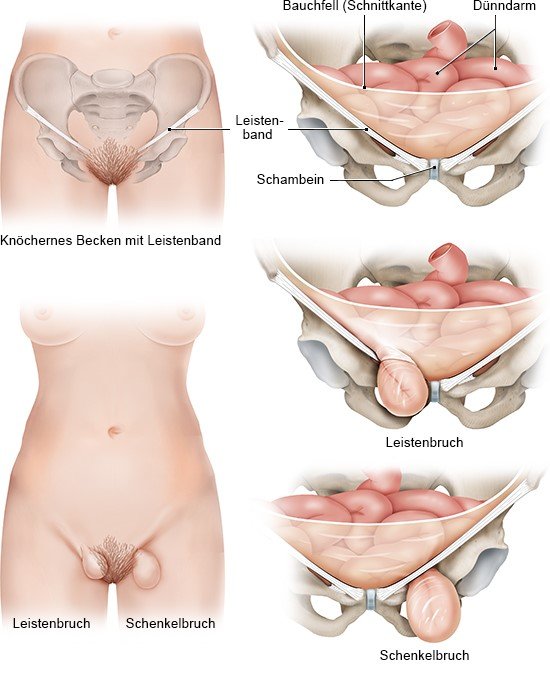
Berger D. Evidenzbasierte Behandlung der Leistenhernie des Erwachsenen [Evidence-Based Hernia Treatment in Adults]. Dtsch Arztebl Int 2016; 113(9): 150-158.
Fitzgibbons RJ, Forse RA. Clinical practice. Groin hernias in adults. N Engl J Med 2015; 372(8): 756-763.
HerniaSurge Group. International guidelines for groin hernia management. Hernia 2018; 22(1): 1-165.
Köckerling F, Koch A, Lorenz R. Groin Hernias in Women – A Review of the Literature. Front Surg 2019; 6: 4.
Lockhart K, Dunn D, Teo S et al. Mesh versus non-mesh for inguinal and femoral hernia repair. Cochrane Database Syst Rev 2018; (9): CD011517.
Mathes T, Prediger B, Walgenbach M et al. Mesh fixation techniques in primary ventral or incisional hernia repair. Cochrane Database Syst Rev 2021; (5): CD011563.
Svendsen SW, Frost P, Vad MV et al. Risk and prognosis of inguinal hernia in relation to occupational mechanical exposures – a systematic review of the epidemiologic evidence. Scand J Work Environ Health 2013; 39(1): 5-26.
Treadwell J, Tipton K, Oyesanmi O et al. Surgical options for inguinal hernia: comparative effectiveness review (AHRQ Comparative Effectiveness Reviews; No. 70). 2012.
Wei FX, Zhang YC, Han W et al. Transabdominal Preperitoneal (TAPP) Versus Totally Extraperitoneal (TEP) for Laparoscopic Hernia Repair: A Meta-Analysis. Surg Laparosc Endosc Percutan Tech 2015; 25(5): 375-383.
Whalen HR, Kidd GA, O'Dwyer PJ. Femoral hernias. BMJ 2011; 343: d7668.
IQWiG-Gesundheitsinformationen sollen helfen, Vor- und Nachteile wichtiger Behandlungsmöglichkeiten und Angebote der Gesundheitsversorgung zu verstehen.
Ob eine der von uns beschriebenen Möglichkeiten im Einzelfall tatsächlich sinnvoll ist, kann im Gespräch mit einer Ärztin oder einem Arzt geklärt werden. Gesundheitsinformation.de kann das Gespräch mit Fachleuten unterstützen, aber nicht ersetzen. Wir bieten keine individuelle Beratung.
Unsere Informationen beruhen auf den Ergebnissen hochwertiger Studien. Sie sind von einem Team aus Medizin, Wissenschaft und Redaktion erstellt und von Expertinnen und Experten außerhalb des IQWiG begutachtet. Wie wir unsere Texte erarbeiten und aktuell halten, beschreiben wir ausführlich in unseren Methoden.