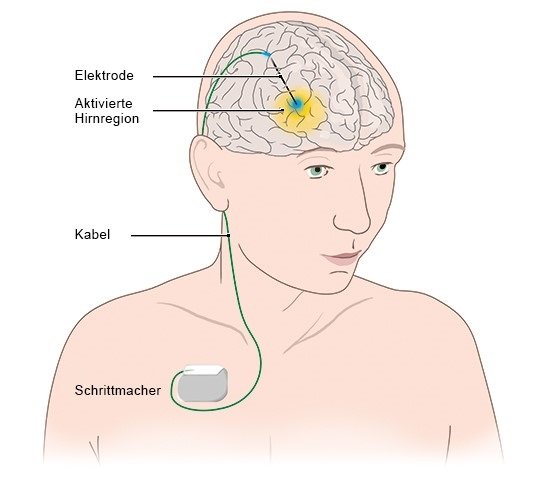
Arbeitsgemeinschaft Tiefe Hirnstimulation. Informationen zur Tiefen Hirnstimulation für Patienten. 2019.
Deuschl G, Schade-Brittinger C, Krack P et al. A randomized trial of deep-brain stimulation for Parkinson's disease. N Engl J Med 2006; 355(9): 896-908.
Deutsche Forschungsgemeinschaft (DFG). Tiefe Hirnstimulation. Stand der Wissenschaft und Perspektiven. 2017.
Deutsche Gesellschaft für Neurologie (DGN). Idiopathisches Parkinson-Syndrom (S3-Leitlinie, in Überarbeitung). AWMF-Registernr.: 030-010. 2016.
Hamberg K, Hariz GM. The decision-making process leading to deep brain stimulation in men and women with parkinson's disease – an interview study. BMC Neurol 2014; 14: 89.
Hariz GM, Hamberg K. Perceptions of living with a device-based treatment: an account of patients treated with deep brain stimulation for Parkinson's disease. Neuromodulation 2014; 17(3): 272-277; discussion 277-278.
Hariz GM, Limousin P, Hamberg K. "DBS means everything – for some time". Patients' Perspectives on Daily Life with Deep Brain Stimulation for Parkinson's Disease. J Parkinsons Dis 2016; 6(2): 335-347.
Schuepbach WM, Rau J, Knudsen K et al. Neurostimulation for Parkinson's disease with early motor complications. N Engl J Med 2013; 368(7): 610-622.
Weaver FM, Follett K, Stern M et al. Bilateral deep brain stimulation vs best medical therapy for patients with advanced Parkinson disease: a randomized controlled trial. JAMA 2009; 301(1): 63-73.
Williams A, Gill S, Varma T et al. Deep brain stimulation plus best medical therapy versus best medical therapy alone for advanced Parkinson's disease (PD SURG trial): a randomised, open-label trial. Lancet Neurol 2010; 9(6): 581-591.
Xie CL, Shao B, Chen J et al. Effects of neurostimulation for advanced Parkinson's disease patients on motor symptoms: A multiple-treatments meta-analysis of randomized controlled trials. Sci Rep 2016; 6: 25285.
IQWiG-Gesundheitsinformationen sollen helfen, Vor- und Nachteile wichtiger Behandlungsmöglichkeiten und Angebote der Gesundheitsversorgung zu verstehen.
Ob eine der von uns beschriebenen Möglichkeiten im Einzelfall tatsächlich sinnvoll ist, kann im Gespräch mit einer Ärztin oder einem Arzt geklärt werden. Gesundheitsinformation.de kann das Gespräch mit Fachleuten unterstützen, aber nicht ersetzen. Wir bieten keine individuelle Beratung.
Unsere Informationen beruhen auf den Ergebnissen hochwertiger Studien. Sie sind von einem Team aus Medizin, Wissenschaft und Redaktion erstellt und von Expertinnen und Experten außerhalb des IQWiG begutachtet. Wie wir unsere Texte erarbeiten und aktuell halten, beschreiben wir ausführlich in unseren Methoden.